当研究室では、多くの人を対象に実施されている健診データ(日本中で特定健診の受診者は年間2700万人以上)を活用して、医療が必要な人のもとに適切な医療が届けられているか、ケアの流れを評価する研究を行っています。
Fukuma S, Ikenoue T, Saito Y, Yamada Y, Saigusa Y, Misumi T, Taguri M.
Lack of a bridge between screening and medical management for hypertension: health screening cohort in Japan
BMC Public Health. 2020 (in press)
https://bmcpublichealth.biomedcentral.com/articles/10.1186/s12889-020-09532-5
本論文は、大規模保険者データベース(全国土木)を用いて、健診で高血圧指摘後の治療開始状況を明らかにし、治療開始者と非治療者での血圧の継時変化を記述しました。健診で1度高血圧(収縮期血圧140-159 mmHg)、2-3度高血圧(収縮期血圧160mmg以上)を指摘された人の中で、翌年1年間で高血圧治療を開始したのは、それぞれ16%、36%のみでした。1度高血圧、2-3度高血圧において、未治療者は治療開始者と比較して、その後4年間の収縮期血圧が5.8mmHg、14.7mmHg高いことが明らかになりました。 国家規模で行われている血圧スクリーニングが、その後の適切な医療介入に結び付かず、健診後フォローアップの方法に改善の余地が大きいと考えられます。このように、健康状態を改善するためのヘルスケアの流れが分断され、適切な介入が行われていない状況をケアの滝(Care Cascade)と呼んでいます。
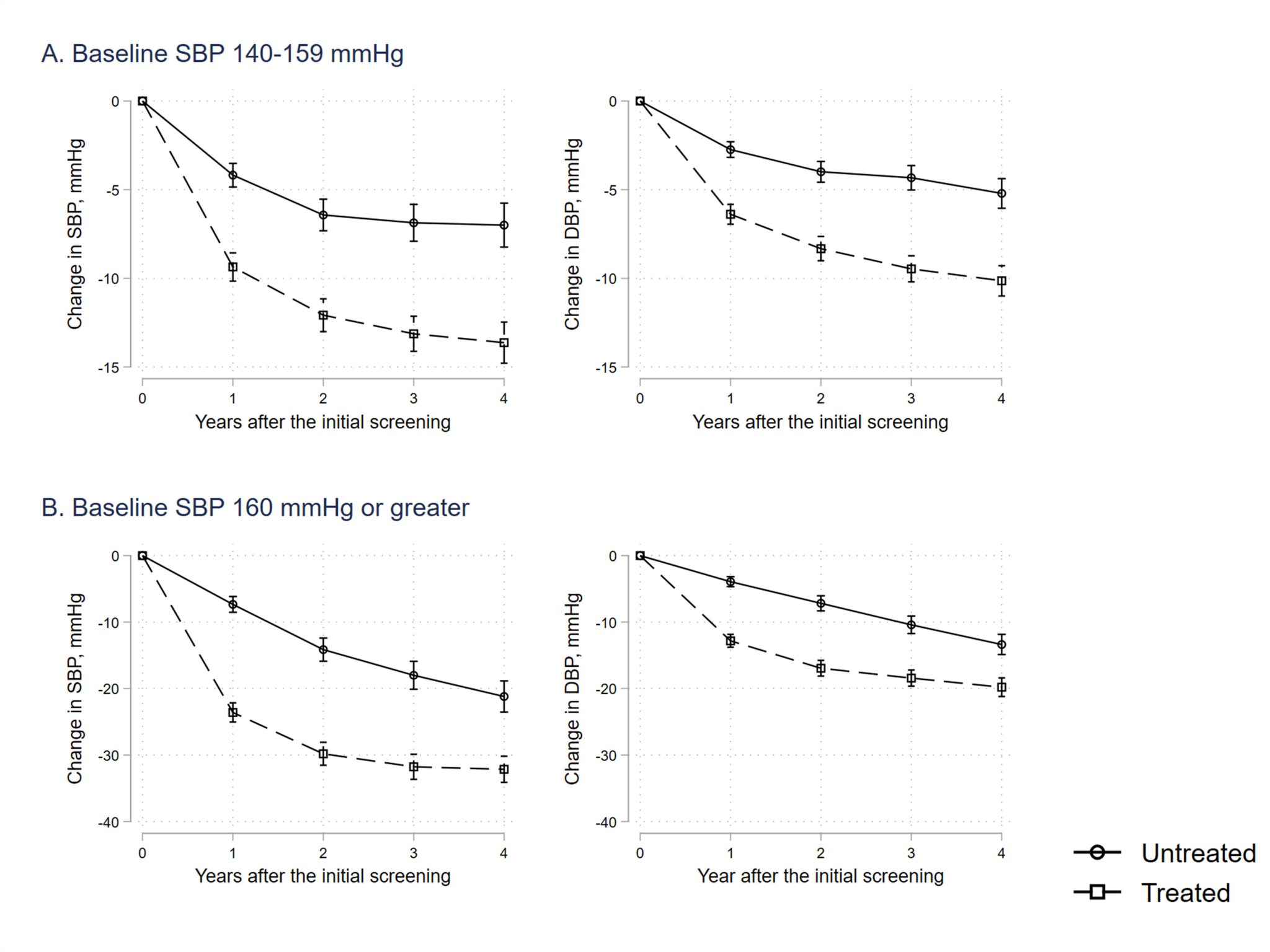
図:治療開始者と非治療者での健診後血圧変化
ケアの滝: Care Cascade
日本において国家規模で行われている特定健診(メタボ健診)では、健診制度自体の効果検証の必要性が求められています。一方で、他国では存在しない大規模健診データから、今後の制度改善に向けて貴重な知見を生み出すチャンスであるとも言えます。医療機関データや疾患レジストリのみでは診断を受けた人の情報しか分かりません。一般集団を対象に行われた健診データの活用によって未診断・未治療の患者の健康課題まで検討することが可能です。
図のように、健診を起点としたケアの流れを捉え、健康アウトカムを改善するために、どこに改善の余地があるのかを検討することが重要です。医療が必要な人に医療を届けることで、現在と未来の健康を支えるヘルスシステムを強化することができます。当研究室ではケアの滝を改善するための介入の設計や評価にも取り組んでいます。